Retinopatia wcześniaków
(ROP – retinopathy of prematurity)
Jest najczęstszą przyczyną ślepoty u dzieci charakteryzującą się widzeniem niżej niż 1,3 w skali logMAR (3/60 wg tablic Snellena) według World Health Organization (WHO). Jest to naczyniopochodna choroba siatkówki występująca u dzieci zbyt wcześnie urodzonych.WHO definiuje poród przedwczesny jako poród w 22–37 tygodniu ciąży (Hbd).W latach 2003–2012 w Polsce chorobę rozpoznawano u 19,3% dzieci poddanych badaniom profilaktycznym. Według danych z piśmiennictwa ROP występuje u 43% dzieci urodzonych przed 29 Hbd oraz u 23% urodzonych pomiędzy 29 a 31 Hbd. Najistotniejszym czynnikiem odpowiedzialnym za w wystąpienie ROP jest wiek urodzeniowy dziecka (3).Niski przyrost masy ciała, a także niskie stężenie IGF‑1 w surowicy w pierwszych tygodniach życia wiążą się z wysokiem prawdopodobieństwem wystąpienia ROP. Innymi czynnikami ryzyka rozwoju ROP są : urodzeniowa masa ciała, wiek ciążowy, tlenoterapia trwająca>7 dni, martwicze zapalenie jelit, liczne transfuzje krwi u dziecka oraz stan przedrzucawkowy u matki.
Leczenie — złotym standardem leczenia ROP jest laseroterapia laserem diodowym. W niektórych ośrodkach nadal stosuje się krioterapię. W stadium zaawansowania ROP 4a i 4b lub w razie niepowodzenia laseroterapii, stosuje się witrektomię chirurgiczną lub opasanie twardówki z lensektomią albo bez. W leczeniu wykorzystuje się również preparaty anty-VEGF w postaci iniekcji doszklistkowych. Jednakże Jest to procedura off-label, wymagająca uzyskania zgody rodziców łącznie ze zgodą komisji bioetycznej (zgodnie z zaleceniami PTO z dn 25.10.2016 https://pto.com.pl/wytyczne?page=2 )
Laseroterapia
Jest obowiązującym standardem postępowania w leczeniu ROP. Pomimo, iż większość autorów nie stwierdza poważnych następstw strukturalnych po laseroterapii, nie jest to jednak procedura bez jakichkolwiek powikłań. Powikłania związane z leczeniem laseroterapią laserem diodowym to zaćma, jaskra, erozja i zmętnienie rogówki, fałdy siatkówki, przeciągnięcie plamki żółtej lub brak efektu leczenia i progresja ROP do stadium 4 lub 5. W badaniu ETROP odsetek wystąpienia zaćmy po 6 miesięcy od laseroterapii wynosił 1,9%. Uważa się, iż wysoka moc lasera i długi czas trwania zabiegu może powodować zmętnienie soczewki własnej jak i uszkodzenie rogówki. Według innych autorów u 10% oczu pojawiła się ciężka trakcja plamki, fałdy plamki żółtej lub odwarstwienie siatkówki. U 1% dzieci stwierdzono zaćmę po leczeniu laserowym.Do innych zmian strukturalnych tylnego bieguna po laseroterapii zalicza się: zawężenie arkad naczyniowych (53,26%) , przeciągnięcie tarczy nerwu II (18,48%) i plamki żółtej (14,13%), spowodowane bliznowaceniem siatkówki i naczyniówki, a także tworzenie się błon ciała szklistego (65,21%) i lokalne odwarstwienia siatkówki (16,3%). Inne opisywane powikłania to obrzęk rogówki (2,3%), niedokrwienie przedniego odcinka (2,3%), krwotok do ciała szklistego (7,9%), tylne zrosty (2,3%), zaćma (4,9%) i ektopia plamki żółtej (12%).
Jaskra
Porównywano wartości ciśnienia wewnątrzgałkowego (IOP- inraocular pressure) w grupie wcześniaków po laseroterpii z grupą kontrolną. Zanotowano wyższe wartości IOP po 24h po laseroterapii. Nie towarzyszyło temu spłycenie komory przedniej i dane te nie wymagały leczenia. Inni autorzy również stwierdzali wzrost IOP po laseroterapii i normalizację parametrów około 3 dnia po zabiegu .
Przedni odcinek oka jest często włączony w powikłania okołooperacyjne po laseroterapii. Częstymi powikłaniami są krwistek w komorze przedniej, wzrost ciśnienia wewnątrzgałkowego, zaćma, keratopatia rogówki. Zgodnie z piśmiennictwem, dzieci u których wystąpiły powikłania z przedniego odcinka oka były poddane leczeniu laserowemu wcześniej niż dzieci bez powikłań (średni wiek skorygowany to 35,7 Hbd). Większość (77%) powikłań dotyczących przedniego odcinka oka nie dawało późniejszych długoterminowych następstw.
Refrakcja również ulega zmianom w przebiegu ROP. W zależności od doniesienia krótkowzroczność po laseroterapii retinopatii wcześniaków występowała u 24,7%- 80,43% . Krótkowzroczność została stwierdzona u 55,2% wcześniaków po laseroterapii, w tym 23,9% dzieci powyżej ‑5D. Według badania ETROP odsetek ten wynosi 64,8%–69,9% krótkowzroczności w 6 roku życia . Autor Kaur i wsp. przebadali dzieci między 6–15rż, które były poddane zabiegowi laserem diodowym z powodu retinopatii wcześniaczej. Stwierdzili krótkowzroczność u 75% z nich, wysoki astygmatyzm u 31%, a niedowidzenie u 27,7%. Dzieci te miały większą grubość soczewki oraz wyższy axial length/ SE . Tylko 5,88% z nich osiągnęło niesatysfakcjonującą końcową ostrość wzroku (<20/200) pomimo dobrego efektu strukturalnego. Inni autorzy twierdzą, iż krótkowzroczność u dzieci przedwcześnie urodzonych wynika z bardziej płaskiej komory przedniej i większej krzywizny rogówki . Według piśmiennictwa ryzyko wystąpienia krótkowzroczności wzrastało z liczbą godzin zegarowych zajętych przez ROP, liczbą ognisk laserowych i dłuższego czasu do regresji ROP. Zgodnie z danymi z piśmiennictwa u 25% dzieci wcześniaczych w 6rż stwierdzono wysoki astygmatyzm (≥ 2.00 D). Na obecność astygmatyzmu nie miały wpływu czynniki tj: czas wdrożenia leczenia, strefa ROP, obecność choroby plus. Większość astygmatyzmu było zgodnego z regułą (75°-105°) .
Chorobę zezową opisuje się u 28,8- 30,5% dzieci po leczeniu laseroterapią. Istnieją doniesienia oceniające wpływ laseroterapii diodowej na obwodowe pole widzenia w oczach z ROP z wykorzystaniem perymetrii Goldmanna. Stwierdzano nieznaczne zawężenie obwodowych pól widzenia. Nie można natomiast wykazać czy ubytki te wynikały z zastosowanego leczenia czy z wystąpienia ciężkiego stadia retinopatii wcześniaczej .
Krioterapia
Jako pierwsza metoda zastosowana w leczeniu retinopatii wcześniaków, która polega na przymrożeniu obwodowej siatkówki. Pierwsze doniesienia o skuteczności tej metody powstały już 1988r. Według grupy badawczej Cryotherapy for Retinopathy of Prematurity Cooperative Group do odwarstwienia siatkówki dochodziło znacznie rzadziej w oczach poddanych krioterapii (21,8%) w porównaniu z oczami bez leczenia (43%). Nie stwierdzono też żadnych poważnych powikłań podczas lub po leczeniu. 10 lat później w wieloośrodkowym badaniu CRYO-ROP zaobserwowano występowanie krótkowzroczności u około 80% dzieci poddanych leczeniu ROP za pomocą krioterapii. . W tym badaniu autorzy Reynolds i wsp. stwierdzili również u 55 oczu heterotopię plamki oraz u 14 oczu fałdy siatkówki.Opisywane są przypadki wystąpienia przerostowej blizny spojówki po zabiegu krioterapii. Zaobserwowano, iż po zabiegu krioterapii dochodzi do zmniejszenia głębokości dołka (had reduced foveal depth) i zwiększenia grubości warstw włókien nerwowych skroniowych, natomiast nie wykazano korelacji z grubością kom.zwojowych. Występowanie zeza wzrastało od 30.0% w wieku 9 miesięcy do 42.2% w wieku 6 lat po zastosowaniu krioterapii. Tak częste występowanie zeza wiązano z uszkodzeniem strukturalnym mięśni gałkoruchowych podczas zabiegu. W 2012 roku porównano wyniki badań grup CRYO-ROP i ETROP. Zaobserwowano wyższy odsetek nieprawidłowych wyników strukturalnych i funkcjonalnych w oczach leczonych krioterapią w porównaniu z laseroterapią. Po 6 miesiącach po leczeniu krioterapią zanotowano 15,6% powikłań miejscowych (głównie odwarstwienia siatkówki) w porównaniu z 10,4% po laseroterapii. Notowano także wyższe wskaźniki powikłań ogólnoustrojowych w trakcie zabiegu krioterapii tj. bezdech, bradykardia czy arytmia (8,9%) w porównaniu do laseroterapii (4,2%). Obserwacje te potwierdzają też inni badacze. Wyższy odsetek słabych strukturalnych wyników po 3 miesiąch w grupie wcześniaków leczonych krioterapią (16,7 % w porównianiu do 10.7%) oraz słabszą końcową ostrość wzroku (61% w porównaniu do 19,0%) oraz wyższy ekwiwalent sferyczny krótkowzroczności ( 5,08 D vs 3,05 D). Obserwowano też częstsze występowanie powikłań ogólnoustrojowych podczas krioterapii (12,5% vs 3,6%).
Progresja ROP
Zgodnie z doniesieniami O’Neil i wsp. korzystny wynik przyłożenia anatomicznego siatkówki występuje w 90% oczach po laseroterapii. Nie jest to zgodne z wynikiem sukcesu powrotu funkcji czynnościowej siatkówki pomimo jej przyłożenia po laseroterapii.Według różnych autorów odsetek ten wynosił 92,3%. Konieczność wykonania zabiegu chirurgii witreoretinalnej wystąpiła u 2,5% pacjentów po laserze wykonanym tylnie do brzegu wału i u 3,8% po laseroterapii tylko awaskularnej siatkówki. Od 2010r poszukiwano innych metod lecznicznych ROP. Zauważono, iż laseroterapia nie likwiduje podwyższonego poziomu anty-VEGF w ciele szklistym co najczęściej prowadzi do nawrotu retinopatii i odwarstwienia siatkówki. Na świecie autorzy przedstawiają od kilku lat skuteczność podawania bewacizumabu w ROP. W retinopatii typu 1 doszklistkowe podanie bewacizumabu z jednoczesną lub odroczoną terapią laserową dało zg. z literaturą, lepszy wynik anatomiczny niż sama laseroterapia konwencjonalna. Ponadto, doszklistkowy bewacizumab z odroczonym leczeniem laserowym powodował mniejsze ryzyko wystąpienia krótkowzroczności. W badaniu BEAT-ROP stwierdzono, iż retinopatia wcześniaków nawróciła w 4% oczu leczonych bevacizumabem i u 22% oczu po laseroterapii. Zaobserwowano pojedyncze przypadki zaćmy i przymglenia rogówki w grupie oczu leczonych laserowo. Przeciągnięcie plamki wystąpiło u 48% dzieci leczonych laserterapią vs 3,2% bavacizumabem w ROP w strepie I, i u 15% vs 0% w ROP strefy II tylnej. Inni autorzy otrzymali podobne wyniki porównując leczenie laseroterpią do iniekcji doszklistkowego Bevacizumabu. 970 oczu wcześniaków otrzymało laser diodowy jako leczenie wstępne; 34 oczy otrzymywały doszklistkowo bevacizumab (IVB). Średni czas obserwacji po leczeniu wynosił 18 tygodni. Powikłania wystąpiły w 2,6% oczach po laseroterapii, natomiast nie zanotowano ich w całej grupie IVB. Progresję choroby obserwowano w 9,2% po laseroterapii, i brak progresji we wszystkicj oczach po iniekcji bevacizumabu. Krwotok do komory ciała szklistego wystąpił w 5,4% w grupie po laseroterapii i było to najczęstsze powikłanie, które związane było z rubeozą tęczówki i uszkodzeniem tych naczyń podczas wykonywania zabiegu. Drugim co do częstości było zmętnienie rogówki. Wśród wcześniaków leczonych laserem udokumentowano wystąpienie 3 zaćm i 6 przypadków zmętnienia rogówki. Badanie BEAT-ROP jako pierwsze zasugerowało istotną różnicę między laserem a IVB w odniesieniu do progresji choroby ROP po leczeniu. W badaniu BEAT-ROP odsetek konieczności ponownej terapii wynosił 22% po laserze i 4% po IVB .W opozycji do poprzednich badań autorzy Li i wsp postawili tezę iż, leczenie laserem może być bardziej skuteczne niż leczenie anty-VEGF w ROP, jednakże może spowodować więcej powikłań okulistycznych i ogólnoustrojowych, jak również stwarza większe ryzyko wystąpienia krótkowzroczności.
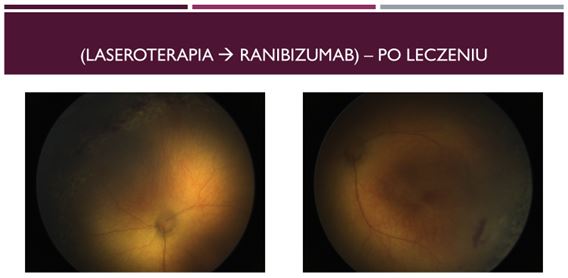
Lucentis
Retinopatia wcześniaków (ang. retinopathy of prematurity, ROP) jest wazoproliferacyjną chorobą siatkówki, w której dochodzi do rozwoju nieprawidłowych naczyń. Występuje wyłącznie u wcześniaków i pozostaje główną przyczyną ślepoty u dzieci (3–10% na całym świecie). U przedwcześnie urodzonych dzieci wzrost prawidłowych naczyń krwionośnych w niedojrzałej siatkówce jest zaburzony przez czynniki środowiskowe, takie jak zespół zaburzeń oddychania i niedojrzałość płuc, co naraża siatkówkę na względną hiperoksję z następczym niedotlenieniem. Doprowadza to do wzrostu ekspresji czynnika wzrostu śródbłonka naczyniowego (VEGF), potencjalnie powodując rozwój nieprawidłowych naczyń siatkówki, które mogą ostatecznie doprowadzić do odwarstwienia siatkówki i długotrwałego upośledzenia widzenia. Aktualnie złotym standardem leczenia ROP jest laserowa fotokoagulacja nieunaczynionej siatkówki, oparta na zaleceniach z badania ETROP (Early Treatment for Retinopathy of Prematurity) z 2004 r.
Podejście to zostało niejako zrewolucjonizowane dzięki badaniu BEAT-ROP z 2011r. (Bevacizumab Eliminates the Angiogenic Threat – Retinopathy of Prematurity), które było pierwszym randomizowanym badaniem klinicznym, oceniającym skuteczność doszklistkowej monoterapii bewacizumabem alternatywnym lekiem anty VEGF, o krótszym okresie półtrwania i potencjalnie mniejszej toksyczności ogólnoustrojowej. Czas półtrwania po doszklistkowym podaniu bevacizumabu oraz ranibizumabu wynosi odpowiednio: 9,82 oraz 7,19 dnia.
W dniu 04 sierpnia 2019 roku przeciwciało monoklonalne anty-VEGF ranibizumab (preparat Lucentis, Novartis) uzyskał zgodę w leczeniu retinopatii wcześniaków przez europejską komisję European Medicines Agency, i tym samym został pierwszym i jedynym zarejestrowanym preparatem anty-VEGF w farmakologicznej terapii tego schorzenia. Potwierdzeniem możliwości użycia tego leku w terapii ROP opiera się na wcześniej wspomnianym badaniu RAINBOW, wykazującym, że ranibizumab jest skutecznym i bezpiecznym lekiem dla niemowląt z ROP. Zgodnie z charakterystyką produktu leczniczego ranibizumab (Lucentis) w dawce 0,2 mg/0,02 ml jest wskazany do stosowania w przypadku wcześniaków o masie urodzeniowej <1500 gramów przy agresywnej tylnej postaci ROP (ang. aggressive posterior ROP, AP-ROP) w strefie I; gwałtowna progresja zmian typu plus (stadium 1+, 2+, 3 lub 3+), progresja choroby pomimo laseroterapii, występowanie rubeosis iridis lub wąskiej źrenicy oraz nieprzeziernych ośrodków optycznych, które uniemożliwiają wgląd na dno oka i zastosowanie laseroterapii.
ZALETY STOSOWANIA LUCENTISU
Bezpośrednio (w przeciwieństwie do laseroterapii) hamuje VEGF czasowo zatrzymując proces neowaskularyzacji poprzez inaktywowanie VEGF zarówno w obwodowej siatkówce jak i w ciele szklistym. Zmniejsza ryzyko wystąpienia ubytków pola widzenia. Minimalizuje częstości wystąpienia krótkowzroczności (zwłaszcza wysokiej)
WADY
Brak, jak dotąd, wystarczających opublikowanych danych odnośnie idealnych wskazań, optymalnej dawki, długoterminowej skuteczności oraz bezpieczeństwa.
Jeśli po terapii anty-VEGF pojawiają się wznowy, to mają one tendencję do występowania później niż po leczeniu laserowym (pacjenci wymagają ścisłego monitorowania przez dłuższy czas) anty-VEGF dostaje się do krążenia ogólnego, badania pokazują, że supresja systemowa tych leków może występować przez okres kilku tygodni; jednak w przypadku ranibizumabu okres półtrwania wynosi zaledwie 2–4 dni, dlatego lek ten wykazuje duże bezpieczeństwo ogólnoustrojowe, a układowe działania niepożądane po leczenie ranibizumabem były porównywalne z działaniami niepożądanymi u osób stosujących placebo.
Wnioski: Konieczne są dalsze randomizowane, kontrolowane badania w celu wypracowania standardów postępowania i proponowanej dawki leku w przypadku ciężkich postaci retinopatii u skrajnie niedojrzałych wcześniaków.
Szybka i ukierunkowana interwencja w chwili stwierdzenia odchyleń w badaniu okulistycznym, może zapobiec rozwojowi choroby, doprowadzić do jej regresji i zabezpieczenia prawidłowego rozwoju narządu wzroku w procesie dalszego rozwoju dziecka.
- Blencowe H, Lawn JE, Vazquez T, et al. Preterm-associated visual impairment and estimates of retinopathy of prematurity at regional and global levels for 2010. Pediatr Res 2013;74(Suppl 1):35–49
- Darlow BA. Retinopathy of prematurity: new developments bring concern and hope. J Paediatr Child Health 2015;51:765–70.
- Malcolm W. Beyond the NICU: comprehensive care of the high-risk infant. Mcgraw hill professional, 2014
- Hartnett, M. E. (2015). Pathophysiology and Mechanisms of Severe Retinopathy of Prematurity. Ophthalmology, 122(1), 200–210.
- Stahl, Andreas, et al. Ranibizumab versus laser therapy for the treatment of very low birthweight infants with retinopathy of prematurity (RAINBOW): an open-label randomised controlled trial. The Lancet, 2019, 394.10208: 1551–1559.
- Krohne, Tim U., et al. “Intraocular pharmacokinetics of ranibizumab following a single intravitreal injection in humans.” American journal of ophthalmology, 2012,(4): 682–686.
- Papadopoulos, Nicholas, et al. Binding and neutralization of vascular endothelial growth factor (VEGF) and related ligands by VEGF Trap, ranibizumab and bevacizumab. Angiogenesis, 2012, 15(2): 171–185.
- Kang, H. G., Choi, E. Y., Byeon, S. H., Kim, S. S., Koh, H. J., Lee, S. C., & Kim, M. (2018).Intravitreal ranibizumab versus laser photocoagulation for retinopathy of prematurity: efficacy, anatomical outcomes and safety. British Journal of Ophthalmology, bjophthalmol–2018–312272.
- Gotz-Wieckowska, Anna, et al. Ranibizumab after laser photocoagulation failure in retinopathy of prematurity (ROP) treatment. Scientific reports, 2017, 7.1: 11894.
- Yoon, Je Moon, et al. Outcomes after laser versus combined laser and bevacizumab treatment for type 1 retinopathy of prematurity in zone I. Retina, 2017, 37.1: 88–96.
- Huang, Qiujing, et al. Ranibizumab injection as primary treatment in patients with retinopathy of prematurity: anatomic outcomes and influencing factors. Ophthalmology, 2017, 124.8: 1156–1164.
- Zhang, Guoming, et al. Comparison of intravitreal injection of ranibizumab versus laser therapy for zone II treatment-requiring retinopathy of prematurity. Retina (Philadelphia, Pa.), 2017, 37.4: 710.
- Isaac M, Mireskandari K, Tehrani N. Treatment of type 1 retinopathy of prematurity with bevacizumab versus laser. J AAPOS. 2015;19:140–144.
- Martinez-Castellanos MA, Schwartz S, Hernandez-Rojas ML, et al. Long-term effect of antiangiogenic therapy for retinopathy of prematurity up to 5 years of follow-up. Retina. 2013;33:329–338.[1] Kang, H. G., Choi, E. Y.,
- Byeon, S. H., Kim, S. S., Koh, H. J., Lee, S. C., & Kim, M. (2018). Intravitreal ranibizumab versus laser photocoagulation for retinopathy of prematurity: efficacy, anatomical outcomes and safety. British Journal of Ophthalmology, bjophthalmol–2018–312272.
- Yoon, J. M., Shin, D. H., Kim, S. J., Ham, D. I., Kang, S. W., Chang, Y. S., & Park, W. S. (2017). Outcomes after laser versus combined laser and bevacizumab treatment for type 1 retinopathy of prematurity in zone I. Retina, 37(1), 88–96.
- Kang HG, Choi EY, Byeon SH, et al. Anti-vascular Endothelial Growth Factor Treatment of Retinopathy of Prematurity: Efficacy, Safety, and Anatomical Outcomes. Korean J Ophthalmol. 2018;32(6):451–458. doi:10.3341/kjo.2018.0011.
Powikłania ogólnoustrojowe:
Istnieją doniesienia na temat wystąpienia opóźnienia psychomotorycznego u dzieci u których podano iniekcję Lucentisu doszklistkowo. Należy jednak pamiętać, że stan ogólny tych dzieci wcześniaczych jak najczęściej ciężki, są one zwykle skrajnie niskowagowe z wylewami do mózgu, leukomalacjami oraz innymi powikłaniami neurologicznymi, stąd też niewykluczone , że zmiany neurologiczne mogłyby być również obserwowane u tych dzieci przy braku leczenia lekami anty-VEGF. Hong i wsp. wykazali, że iniekcja bewacizumabu obniża stężenie VEGF w osoczu do 7 tygodni po podaniu do oka. Dwa duże randomizowane badania kliniczne w 2016 r. wykazały wyższy wskaźnik częstości upośledzeń psychicznych / psychoruchowych i zaburzeń neurorozwojowych w grupie bewacizumab i laser oraz grupie leczonej wyłącznie bewacizumabem.. Inne przypadki ogólnoustrojowych powikłań wiązanym z iniekcją doszklistkową anty-VEGF to: niedociśnienie i nowa lub reaktywowa dysplazja oskrzelowo-płucna. Pęcherzyki płucne wydają się być najbardziej podatnym na powikłania narządem w odpowiedzi na zmniejszenie ilości VEGF u wcześniaków.
Progresja
Autorzy stwierdzili częstsze nawroty AP-ROP lub ROP w strefie I i w późniejszym czasie po iniekcji anty-VEGF w porównaniu do laseroterapii 23% po 60 dniach vs. 17% po 23 dniach. Nawroty ROP, które wymagają dodatkowej iniekcji lub laseroterapii występują głównie wtedy jeśli podana jest dawka mniejsza niż 0.625 mg/0.025 ml bewacizumabu. Obecnie uważa się, iż najlepsze efekty leczenia ROP uzyskuje się przez połączenie laseroterapii i iniekcji doszklistkowej anty-VEGF.
Chirurgia witreoretinalna została użyta w leczeniu ROP już w 1996r. Stosuje się tą technikę w ciężkich stadiach retinopatii wcześniaczej. Jednak pomimo przyłożenia siatkówki po zabiegu witrketomii osiąga się słabą czynność funkcjonalną siatkówki. W badaniu ETROP operacja witrektomii kończyła się przyłożeniem plamki żółtej w 34%, w 67% po opasaniu twardówki i w 18% samoistnie. Funkcjonalna ostrość wzorku (> 20/200) utrzymywała się leczeniu w stadium 4A ROP w 8,6% oczu. Operacja witreoretinalna w chorobie na etapie 5 wiązała się z pewnymi sukcesami strukturalnymi, ale słabymi wynikami funkcjonalnymi (ostrość wzroku na poziomie poczucie lub brak poczucia światła). Podobne spostrzeżeni mają autorzy Singh i wsp. po witrektomii z zaoszczędzeniem soczewki jedynie w stadium 4A i 4B ROP można otrzymać użyteczną i satysfakcjonującą ostrość wzorku. Jednak niestety aż 1/5 dzieci miała ostrość wzroku na poziomie poczucie lub brak poczucia światła.Według danych z piśmiennictwa u 10% dzieci po witrektomii z zaoszczędzeniem soczewki z powodu ciężkiego ROP występuje jaskra. Odsetek rozpoznań wynosi odpowiednio- 6,9% w stadium 4A, 12,0% w stadium 4B, i 33,3% w stadium 5 ROP. Ryzyko wzrasta zwłaszcza wtedy gdy dodatkowym zabiegiem jest usuniecie soczewki własnej, a według doniesień aż 21% oczu wymagało usunięcia soczewki w średnim wieku 1.23±2.19 lat po witrektomii. Opisany jest również przypadek ostrego zamknięcia kąta przesączania po rozszerzeniu źrenic Tropikamidem 1% do badania kontrolnego siatkówki u 5‑letniego dziecka, które przeszło opasanie twardówki z powodu ROP . Krótkowzroczność częściej pojawia się po witrektomii niż po laseroterapii z powodu ROP. Po zastosowaniu opasania twardówki średnia wartość refrakcji wynosiła ‑11 D (od ‑5 do ‑25 D) z anisometropią rzędu ‑9.5 D. Przebadano 2258 dzieci, leczonych z przeszłości z powodu ROP. 28 oczu miało stwierdzoną zaćmę. Średni wiek operacji zaćmy to 18,9 miesiąc życia. 19 oczu było w przeszłości poddanych witrektomii, 1 oko opasaniu twardówki i 3 oczu leczonych laseroterpią, 5 uległo samoistniej regresji . Zgodnie z doniesieniami autorów Wu i wsp. 77% oczu po witrektomii 23G w stadium 4 ROP osiągnęło przyłożenie siatkówki. Pooperacyjne powikłania wiązały się z przeciągnięciem tarczy nerwu II ‑19%, zaćmą ‑15%, jaskrą ‑8%, przerwałym wylewem do ciała szklistego ‑4% i tylnymi zrostami ‑4% .
Podsumowując można potwierdzić, iż po zakończeniu leczenia laserem diodowym z powodu retinopatii wcześniaczej istnieje wysokie ryzyko wystąpienia krótkowzroczności, astygmatyzmu i anizometropii, co może prowadzić do niedowidzenia. Wyniki licznych badań podkreślają potrzebę regularnego badania refrakcyjnego po laserowym leczeniu ROP. Połączenie fotokoagulacji laserowej z doszklistkowym wstrzyknięciem bevacizumabu wydaje się być bezpieczną i skuteczną terapią u pacjentów z umiarkowanym do ciężkiego stadium 3 ROP.